Health Topics
Una bomba de insulina es un dispositivo pequeño que libera insulina a través de una sonda plástica pequeña (catéter). El dispositivo bombea insulina continuamente día y noche. Este puede también liberar insulina más rápidamente (bolo) antes de las comidas. Las bombas de insulina pueden ayudar a algunas personas con diabetes a que tengan más control para manejar su nivel de glucosa (azúcar) en la sangre.
Información
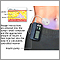
La mayoría de las bombas de insulina tienen aproximadamente el tamaño de un teléfono móvil pequeño, pero los modelos continúan haciéndose más pequeños. Se usan casi siempre en el cuerpo con una banda, cinturón, bolsa o gancho. Ahora, algunos modelos son inalámbricos.
Las bombas tradicionales incluyen un depósito de insulina (cartucho) y un catéter. El catéter se inserta con una aguja de plástico justo debajo de la piel en el tejido de grasa. Esto se sujeta con una banda adhesiva. El catéter se conecta por medio de sondas a una bomba que tiene una pantalla digital. Esto le permite al usuario programar el dispositivo para que libere la insulina necesaria.
Las bombas de parche se usan directamente en el cuerpo con el depósito y las sondas dentro de una caja pequeña. Un dispositivo inalámbrico separado programa la liberación de insulina desde la bomba.
Las bombas vienen con características tales como a prueba de agua, con pantalla táctil y alertas para el tiempo de dosificación y la capacidad del depósito de insulina. Algunas bombas se pueden conectar o se comunican con un sensor de glucosa para monitorear los niveles de glucosa en sangre (medidor continuo de glucosa o MCG). Esto le permite a usted (o en algunos casos a la bomba) detener la liberación de insulina si la glucosa en sangre se está volviendo muy baja. Converse con su proveedor de atención médica acerca de cuál es la bomba adecuada para usted.
CÓMO FUNCIONAN LAS BOMBAS DE INSULINA
Una bomba de insulina libera insulina continuamente al cuerpo. Salvo en pocas circunstancias, el dispositivo por lo general usa solamente insulina de acción rápida. Se puede programar para liberar dosis diferentes de insulina basado en sus niveles de glucosa en sangre. Las dosis de insulina son de tres tipos.
- Dosis basal: se libera una pequeña cantidad de insulina liberada todo el día y la noche. Con las bombas, usted puede cambiar la cantidad de insulina basal que se libera en momentos diferentes del día. Esta es la mayor ventaja de las bombas sobre la insulina inyectada porque usted puede modificar la cantidad de insulina que está recibiendo en momentos diferentes del día.
- Dosis de bolo: una dosis mayor de insulina en las comidas cuando los niveles de azúcar en sangre se elevan debido a los carbohidratos en los alimentos. La mayoría de las bombas tienen un "asistente de bolo" para ayudar a calcular la dosis del bolo basado en su nivel de glucosa en sangre y la comida (gramos de carbohidratos) que está consumiendo. Usted puede programar la bomba para que libere las dosis de bolo en diferentes patrones. Esta también es una ventaja sobre la insulina inyectada para algunas personas.
- Una corrección o una dosis suplementaria según sea necesario.
Usted puede programar la cantidad de una dosis de acuerdo con sus niveles de azúcar en sangre en diferentes momentos del día.
Los beneficios de usar una bomba de insulina incluyen:
- No inyectarse insulina
- Es más discreta que inyectarse insulina con una jeringa
- Liberación de insulina más precisa (se pueden liberar fracciones de unidades)
- Puede ayudar con un control más estricto de la glucosa en sangre
- Menos fluctuaciones grandes en los niveles de glucosa en sangre
- Puede resultar en un A1C mejorado
- Menos episodios de hipoglucemia (nivel bajo de azúcar)
- Más flexibilidad con su dieta y ejercicio
- Ayuda a controlar el 'fenómeno del amanecer' (temprano en la mañana se elevan los niveles de glucosa en sangre)
Las desventajas de usar bombas de insulinas son:
- Mayor riesgo de aumento de peso
- Mayor riesgo de cetoacidosis diabética si la bomba no funciona correctamente
- Riesgo de infección o irritación de la piel en el sitio de la aplicación
- Necesidad de tener la bomba adherida la mayor parte del tiempo (por ejemplo, en la playa o en el gimnasio)
- Necesidad de operar la bomba, reemplazar las baterías, fijar las dosis y hacerlo continuamente
- El uso de la bomba hace obvio para otras personas que usted tiene diabetes
- Puede tomar un tiempo dominar el proceso de usar la bomba y mantenerla funcionando apropiadamente
- Tener que revisar sus niveles de azúcar en sangre varias veces al día y contar los carbohidratos
- Más costoso que aplicarse la insulina en inyecciones
CÓMO USAR LA BOMBA
Su equipo para la diabetes (y el fabricante de la bomba) le ayudará a aprender todo lo que necesite saber para usar la bomba exitosamente. Usted necesitará saber cómo:
- Llevar el control de sus niveles de azúcar en sangre (es mucho más fácil si también usa un monitor de glucosa continua, MGC)
- Contar los carbohidratos
- Establecer dosis basales y de bolo y programar la bomba
- Programar dosis cada día basado en la cantidad y tipo de alimentos consumidos y las actividades físicas realizadas
- Saber cómo proceder en los días que se enferme cuando programe el dispositivo
- Conectar, desconectar y reconectar el dispositivo, como cuando se duche o realice actividad vigorosa
- Manejar los niveles altos de glucosa en sangre
- Estar atento a la cetoacidosis diabética y evitarla
- Lidiar con los problemas de la bomba y detectar errores comunes
Su equipo de atención médica lo capacitará para revisar sus niveles de azúcar en sangre para ajustar las dosis.
Las bombas de insulina continúan mejorándose y han cambiado mucho desde que se introdujeron la primera vez.
- Muchas bombas ahora se comunican de forma inalámbrica con los MCG.
- Algunas cuentan con un "auto" modo que cambia la dosis basal basado en si su nivel de azúcar en sangre está aumentando o disminuyendo. (Esto se denomina algunas veces como un sistema de "circuito cerrado").
CONSEJOS DE USO
Con el tiempo, usted se sentirá más cómodo al usar la bomba de insulina. Estos consejos pueden ayudar:
- Tome sus comidas y la insulina en bolo en los momentos establecidos de manera que no olvide las dosis.
- Asegúrese de monitorear y registrar sus revisiones de azúcar en sangre, ejercicios, cantidades de carbohidratos, dosis de carbohidratos y dosis de corrección, y revíselos diariamente o semanalmente. Hacerlo le ayudará a mejorar el control de la glucosa en sangre.
- Converse con su proveedor acerca de maneras para evitar el aumento de peso cuando empiece a usar la bomba.
- Si va a viajar, asegúrese de empacar suministros adicionales.
- Su proveedor debe recetarle insulina adicional en un vial o jeringa en caso de que la bomba tenga un mal funcionamiento y necesite inyecciones manuales.
Cuándo contactar a un proveedor de atención médica
Comuníquese con su proveedor si:
- Tiene niveles de glucosa en sangre bajos o altos frecuentes
- Tiene que tomar refrigerios entre comidas para evitar niveles bajos de azúcar en sangre
- Tiene fiebre, náuseas o vómitos
- Tiene una lesión
- Necesita someterse a una cirugía
- Tiene un aumento de peso inexplicable
- Está planeando tener un bebé o quedar embarazada
- Empieza tratamientos o medicamentos para otros problemas
- Deja de usar su bomba por un tiempo prolongado
Nombres alternativos
Infusión subcutánea continua de insulina; CSII; Diabetes - bombas de insulina
Imágenes
References
American Diabetes Association Professional Practice Committee. 9. Pharmacologic approaches to glycemic treatment: standards of medical care in diabetes-2024. Diabetes Care. 2024;47(Suppl 1):S158-S178. PMID: 38078590 pubmed.ncbi.nlm.nih.gov/38078590/.
Gillard P, Atkinson MA, Mathieu C. Type 1 diabetes mellitus. In: Melmed S, Auchus RJ, Goldfine AB, Rosen CJ, Kopp PA, eds. Williams Textbook of Endocrinology. 15th ed. Philadelphia, PA: Elsevier; 2025:chap 35.
National Institute of Diabetes and Digestive and Kidney Diseases website. Insulin, medicines, & other diabetes treatments. www.niddk.nih.gov/health-information/diabetes/overview/insulin-medicines-treatments. Updated March 2022. Accessed July 31, 2024.
Ultima revisión 7/21/2024
Versión en inglés revisada por: Sandeep K. Dhaliwal, MD, board-certified in Diabetes, Endocrinology, and Metabolism, Springfield, VA. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.